|
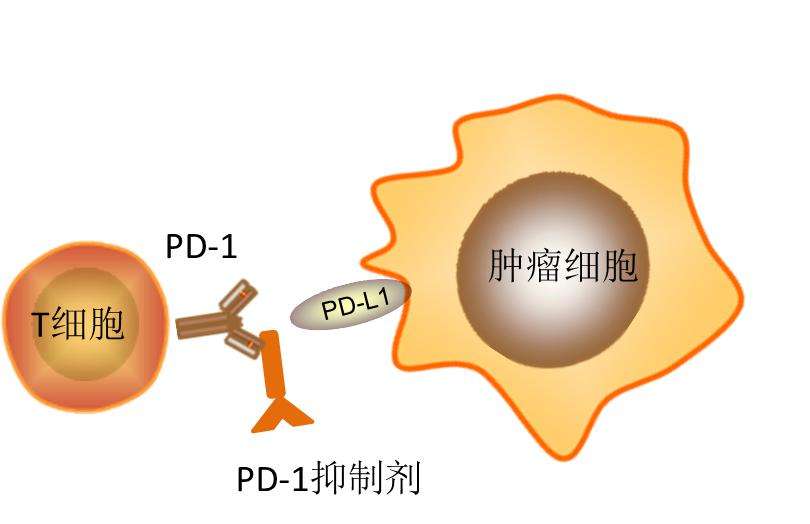
PD-1和PD-L1抑制劑會出現哪些常見的不良事件
根據一項新的系統評價和薈萃分析,大多數接受程序性細胞死亡(PD-1)和程序性細胞死亡配體1(PD-L1)抑制劑治療的癌癥患者至少經歷過一次與治療相關的不良事件。 “我們對臨床試驗中PD-1和PD-L1抑制劑不良事件的綜合薈萃分析將成為臨床實踐的重要指南,”德克薩斯大學MD安德森癌癥中心的Michael L. Wang博士說。 Wang博士及其同事檢查了涉及超過20,000名患者的125項臨床試驗的數據。這些研究分為七個不同的組:黑色素瘤,肺癌,胃腸癌,泌尿生殖系統癌癥,血液學惡性腫瘤,其他癌癥和混合癌癥類型。 在有相關數據的研究中,各級不良事件的總發生率為66.0%,最常見的是疲勞,瘙癢和腹瀉。對于3級或更高的不良事件,包括貧血和天冬氨酸氨基轉移酶增加,發生率為14.0%。 最常見的內分泌免疫相關不良事件是甲狀腺功能減退癥(6.07%)和甲亢(2.82%),研究人員于4月25日在線發表于JAMA Oncology上。 在黑素瘤中觀察到最高的平均全級不良事件發生率(1.72%),但這與肺癌中發現的最低發病率(1.55%)沒有太大差異。研究人員表示,這些和其他數據表明,不同癌癥類型中,所有級別和3級或更高級別不良事件的平均發生率相似。 然而,與PD-L1抑制劑相比,PD-1抑制劑與3級或更高的不良事件的平均發生率相關(優勢比,1.58; 95%置信區間,1.00至2.54)。 PD-1抑制劑的比較顯示,對于nivolumab與pembrolizumab也是如此(OR,1.28; 95%CI,0.97至1.79)。 Wang博士總結說,這些研究結果將幫助世界各地使用檢查點抑制劑的血液學家和腫瘤學家 - 在臨床試驗內外 - 能夠預測,監測和減輕這些治療的副作用。此外,它將使臨床醫生能夠更好地告知患者關于檢查點抑制劑的潛在副作用。 專家點評 在一篇社論中,UPMC希爾曼癌癥中心的John M. Kirkwood和Diwakar Davar觀察到,最終這項研究和其他研究提出了一個問題,即鑒定免疫原性腫瘤抗原是否能夠實現更有效的免疫治療,同時避免自我導向的免疫反應。 康涅狄格州紐黑文耶魯大學醫學教授Cary Gross博士(沒有參與這項研究)說:“這些新的藥物已經被證明是非常有效的,因此了解它們的毒性特征是至關重要的。” 他補充說:“雖然像這些作者所做的那樣,整合臨床試驗的數據是有幫助的,但重要的是要了解試驗參與者往往是否比實際臨床實踐中的患者更年輕、更健康。” “因此,”Gross博士總結道,“我想知道的是,在研究環境之外的社區里發生了什么——患者都做得怎么樣?副作用發生的可能性是否與我們在研究中看到的相似?” 奧賽巴黎蘇德大學醫學腫瘤學教授Benjamin Besse博士(沒有參與這項研究)說:“PD-1和PD-L1抑制劑之間的選擇基于效力/毒性比率,此薈萃分析僅關注毒性。它對免疫相關的不良事件有很好的概述。由于學習曲線,人們會懷疑毒性管理是否隨著時間的推移而改進。” 常見副作用處理 疲勞:只做最基本的事情,并將這些事情按重要性進行排序,以確保最重要的事情能被首先完成;夜間盡量多睡一會;確保攝入充足的食物和水分,并保證食物中含有足夠的熱量和營養,這些有助于緩解疲勞。 瘙癢:皮膚可能會瘙癢,可以用放膚膏(醫用射線防護劑)來緩解;平時注意做好防曬,避免風吹雨打;穿柔軟的棉質或絲綢衣物;避免用刺激性的清潔劑洗衣服,如肥皂;避免使用含有重金屬、刺激性的藥品。 腹瀉:食用低纖維、高蛋白食物;增加液體攝入量;避免食用刺激腸道的辛辣食物;服用治療腹瀉的藥物,建議在醫生的指導下進行;嚴重時需靜脈輸液治療。 |